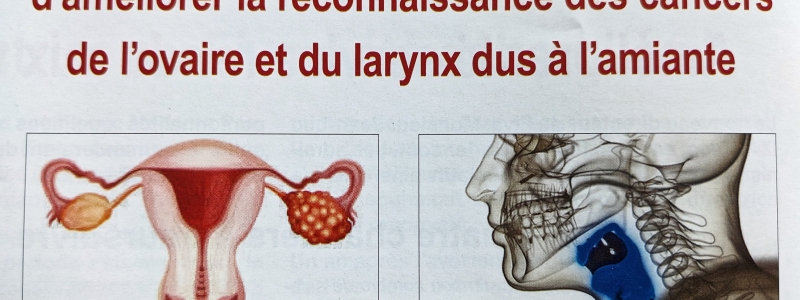
L'Association Nationale de Défense des Victimes de l'Amiante et autres maladies professionnelles (ANDEVA) est une association loi de 1901 créée en février 1996.
Elle regroupe plusieurs dizaines d'associations locales disséminées dans toute la France.
L'Andeva vous répond sur sa permanence téléphonique au 01 49 57 90 95 du lundi au vendredi de 9h à 11h30 et le mardi de 13h30 à 16h30. Elle vous reçoit sur rendez-vous si nécessaire.
ses buts
- Promouvoir l'entraide et la solidarité entre les victimes de l'amiante et les autres maladies professionnelles
-
Accueillir et soutenir les malades et leurs familles :
- Les aider à faire valoir leurs droits :
- reconnaissance et indemnisation par la Sécurité sociale et par le Fiva
- faute inexcusable de l'employeur
- "pré-retraite amiante" (ACAATA)
- Intervenir :
- pour que les malades et leur famille soient respectés, informés, accompagnés tout au long de leur parcours de soins
- pour qu'ils soient écoutés et interviennent dans les choix thérapeutique
- Imposer un procès pénal :
- Pour juger tous les responsables de la catastrophe sanitaire de l'amiante.
- Protéger et défendre les personnes qui ont été (ou risquent d'être) exposées à l'amiante ou à d'autres produits toxiques dans leur travail ou leur vie quotidienne :
- les informer sur les dangers de l'amiante et sur leurs droits (suivi médical, droit de retrait)
- agir en justice contre les responsables (mise en danger d'autrui, préjudice d'anxiété)
- intervenir auprès des pouvoirs publics pour faire respecter et améliorer la loi
L'association vous aidera dans vos démarches auprès des employeurs, des administrations, des tribunaux et des pouvoirs publics. Vous y trouverez une écoute et un soutien par des personnes qui ont vécu les mêmes choses que vous.